
Preguntes i respostes
El Virus d’Immunodeficiència Humana (VIH) és un virus que afecta i deteriora el sistema immunitari. La infecció per VIH destrueix els Limfòcits T CD4, els quals són clau per a una correcta resposta immunològica contra les infeccions d’altres agents patògens com a bacteris, virus i fongs.
És un retrovirus, el que significa que necessita convertir el seu ARN en ADN per a reproduir-se, per al que utilitza cèl·lules del sistema immunitari de l’ésser humà. Aquesta conversió d’ARN en ADN es realitza a través d’un enzim denominat transcriptasa inversa.
Amb el temps, el virus utilitza cèl·lules del sistema immunitari per a afeblir-lo i reproduir-se. La persona és vulnerable a moltes infeccions que no es desenvoluparien si no tingueren el virus. Algunes persones amb infecció per VIH no tenen cap símptoma, unes altres presenten problemes menors de salut i algunes persones desenvolupen la Síndrome d’Immunodeficiència Adquirida (sida).
La Síndrome d’Immunodeficiència Adquirida (sida) és l’etapa final de la infecció per VIH. Aquesta fase de la infecció, la sida, significa que el sistema immunològic està danyat. Poden passar fins a 10 anys o més des del moment inicial de la infecció per VIH fins a arribar a ser diagnosticat amb sida pel fet que no desenvolupen problemes a causa de la presència del virus. Una persona en tractament no desenvolupa la fase sida.
El VIH es transmet a través de la sang, el semen, fluids vaginals o la lactància i entra en el cos a través de les membranes mucoses de l’anus, la vagina, el penis (uretra), la boca, talls, butllofes obertes o lesions en la pell. Qualsevol que estiga infectat (i no estiga en tractament) pot transmetre el virus, tinga o no símptomes de sida.
- El VIH es transmet més comunament a través de l’activitat sexual amb penetració sense protecció.
El sexe anal i vaginal són les pràctiques de major risc de transmissió. S’està incrementant el nombre de casos coneguts de transmissió del VIH per mitjà de sexe oral. Amb cadascuna d’aquestes pràctiques la parella receptiva està en major risc. En el sexe heterosexual, les dones són més vulnerables a la infecció per VIH que els homes.
També es transmet al compartir xeringues, instruments per a esnifar o agulles infectades amb partícules virals.
Les persones que comparteixen la mateixa xeringa, instruments per a esnifar o agulla poden transmetre el VIH que es troba en la sang que quede en l’instrument utilitzat. També és una pràctica de risc compartir els utensilis per a filtrar que s’usen per a preparar les drogues abans d’injectar. Netejar els utensilis amb alcohol o lleixiu diluïts en aigua redueix el risc de transmissió. Existeix risc en pírcings i tatuatges si els instruments no estan ben esterilitzats. També podria transmetre’s el VIH en compartir el raspall de dents, fulla d’afaitar o altres utensilis tallants o punxants que tingueren restes de sang.
El virus es pot transmetre durant l’embaràs, al moment de néixer o durant la lactància.
No obstant això, se sap que prendre tractament antiretroviral durant l’embaràs redueix el risc de transmissió vertical al 0%. És recomanable que les persones en estat de gestació es realitzen la prova del VIH amb el fi de conéixer la seua situació serològica enfront del VIH. Així mateix, es recomana no donar d’amamantar.
Qualsevol persona que tinga pràctiques de risc, com practicar sexe sense protecció, pot infectar-se de VIH.
- Ús del preservatiu i i barreres de làtex
- Ús de lubrificant hidrosoluble
- Profilaxi Post-Exposició
- Profilaxi Pre-Exposició (PrEP)
- Realitzar-se la prova de manera freqüent per a conéixer de manera fiable l’estat serològic
- Estratègies de reducció de riscs
Més informació
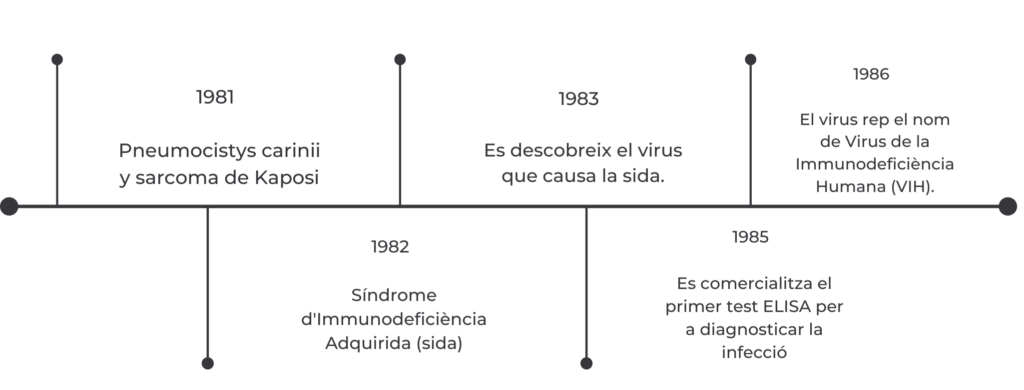
1981: Primera alerta
L’era de la sida va començar oficialment el 5 de juny de 1981, quan els CDC, Centers for Disease Control and Prevention, (Centres per al Control i Prevenció de Malalties) dels Estats Units van convocar una conferència de premsa on van descriure cinc casos de pneumònia per Pneumocystis carinii a Los Angeles. Al mes següent, es van constatar diversos casos de sarcoma de Kaposi, un tipus de càncer de pell. Les primeres constatacions d’aquests casos van ser realitzades pel Dr. Michael Gottlieb de San Francisco.
Cèl·lules T CD4
Malgrat que els metges coneixien tant la pneumònia per Pneumocystis carinii, com el sarcoma de Kaposi, l’aparició conjunta de tots dos en diversos pacients els va cridar l’atenció. La majoria d’aquests pacients eren homes homosexuals sexualment actius, molts dels quals també sofrien d’altres malalties cròniques que més tard es van identificar com a infeccions oportunistes. Les proves sanguínies que se’ls van fer a aquests pacients van mostrar que mancaven del número adequat d’una mena de cèl·lules sanguínies anomenades T CD4+. La majoria d’aquests pacients van morir en pocs mesos.
La pesta rosa
Per l’aparició d’unes taques de color rosaci en el cos de les persones infectades, la premsa va començar a cridar a la sida, la «pesta rosa», causant una confusió, atribuint-la als homosexuals, encara que aviat es va fer notar que també la patien els immigrants haitians als Estats Units, els usuaris de drogues injectables i els receptors de transfusions sanguínies, la qual cosa va portar a parlar d’un club de les quatre hacs que incloïa a tots aquests grups considerats de risc per a adquirir la malaltia. En 1982, la nova malaltia va ser batejada oficialment amb el nom d’Acquired Immune Deficiency Syndrome (AIDS), nom que va substituir a altres proposats com Gay-related immune deficiency (GRID).
Malaltia infecciosa
Fins a 1984 es van sostenir diferents teories sobre la possible causa de la sida. La teoria amb més suport plantejava que la sida era una malaltia epidemiològica. En 1983 un grup de nou homes homosexuals amb sida de Los Angeles, que havien tingut parelles sexuals en comú, inclòs un altre home a Nova York que va mantenir relacions sexuals amb tres d’ells, van servir com a base per a establir un patró de contagi típic de les malalties infeccioses.
Teoria VIS
La teoria més reconeguda actualment, sosté que el VIH prové d’un virus anomenat «virus d’immunodeficiè
ncia en simis» (SIV, en anglés), el qual és idèntic al VIH i causa símptomes similars a la sida en altres primats.
1986: Es posa nom al VIH
En 1984, dos científics francesos, Françoise Barré–Sinoussi i Luc Montagnier de l’Institut Pasteur, van aïllar el virus i ho van purificar. El Dr. Robert Gallo, estatunidenc, va demanar mostres al laboratori francés, i avançant-se als francesos va llançar la notícia que havia descobert el virus i que havia realitzat la primera prova de detecció i els primers anticossos per a combatre a la malaltia.
Després de diverses controvèrsies legals, es va decidir compartir patents, però el descobriment se li va atribuir als dos investigadors originals que van aïllar el virus, i només a ells dos se’ls va concedir el Premi Nobel conjunt, al costat d’un altre investigador en el 2008, reconeixent-los com a autèntics descobridors del virus, acceptant-se que Robert Gallo es va aprofitar del material d’altres investigadors per a realitzar totes les seues observacions.
En 1986 el virus va ser denominat Virus d’Immunodeficiència Humana (VIH). El descobriment del virus va permetre el desenvolupament d’un anticòs, el qual es va començar a utilitzar per a identificar dins dels grups de risc als infectats. També va permetre començar recerques sobre possibles tractaments i una vacuna.
Discriminació
En aquests temps les víctimes de la sida eren aïllades per la comunitat, els amics i fins i tot la família. Els xiquets que tenien sida no eren acceptats per les escoles a causa de les protestes dels pares d’altres alumnes; aquest va ser el cas del jove estatunidenc Ryan White. La gent temia acostar-se a les persones infectades, ja que pensaven que el VIH podia contagiar-se per un contacte casual com donar la mà, abraçar, besar o amb el compartiment d’utensilis.
L’homofòbia es va intensificar. Al principi la comunitat homosexual va ser culpada de l’aparició i posterior expansió de la sida a Occident. Fins i tot alguns grups religiosos van arribar a dir que la sida era un càstig de Déu als homosexuals (aquesta creença encara és popular entre unes certes minories de creients cristians i musulmans). Uns altres assenyalen que l’estil de vida «depravat» dels homosexuals era responsable de la malaltia.
A l’inisi de l’epidèmia, el VIH es va expandir més de pressa a través de les comunitats homosexuals, això es devia, en part, al fet que en aquests temps no era comú l’ús del condó entre homosexuals, per considerar-se que aquest era només un mètode anticonceptiu. La sida va poder expandir-se ràpidament en concentrar-se l’atenció només en els homosexuals, això va contribuir al fet que la malaltia s’estengués sense control entre heterosexuals, particularment a Àfrica, el Carib i després a Àsia.
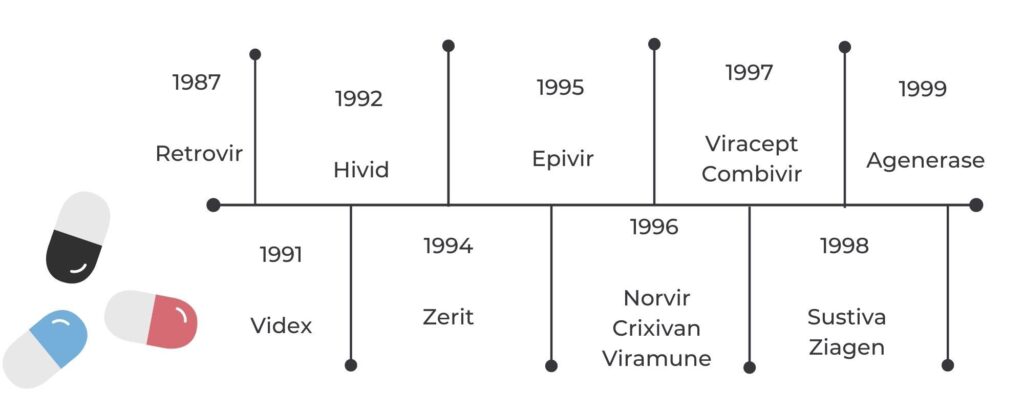
Antirretrovirals
El primer tractament del VIH s’aconsegueix l’any 1987. Es tractava de la zidovudina o AZT (Retrovir), uns antiretrovirals caracteritzats per una alta toxicitat, sobretot en la anemia, que generava uns efectes secundaris molt destructius per a les persones que ho prenien. A finals dels 90 i principis dels 2000 comença la era del Tractament Antiretroviral de Gran Activitat (TARGA), amb els quals millora la qualitat i esperança de vida de les persones que tenen VIH.
Gràcies a la disponibilitat de tractament antiretrovirals, les persones amb VIH poden portar una vida normal, la corresponent a una malaltia crònica, sense les infeccions oportunistes característiques de la sida no tractada. Els antiretrovirals estan disponibles majorment als països desenvolupats. La seua disponibilitat als països en desenvolupament està creixent, sobretot a Amèrica Llatina, però a Àfrica, Àsia i Europa Oriental moltes persones encara no tenen accés a aquests medicaments, per la qual cosa desenvolupen les infeccions oportunistes i moren alguns anys després de la seroconversió.
Com saber si tinc VIH? La prova és l’única manera fiable de saber si estem o no infectades. Pots fer-te la prova anònima, confidencial i gratuïta a les nostres associacions.
Quan he de fer-me la prova?
És recomanable que totes les persones que tenen relacions sexuals es facen la prova anualment. Casos específics:
- Si mai t’has realitzat la prova amb anterioritat
- Si has tingut relacions sexuals sense preservatiu
- Si has patit trencament de preservatiu
- Si has tingut alguna ITS, tuberculosi o hepatitis viral
- Si tens una parella estable i acordeu deixar d’usar preservatiu
- Si has compartit material per a injectar-te drogues
- Si has usat material sense esterilitzar per a perforacions en pell i mucoses (pírcing, tatuatges…)
El diagnòstic del VIH depén de la detecció directa del virus o d’algun dels seus components i dels anticossos específics. L’anàlisi regular i la detecció precoç de la infecció per VIH són molt importants, ja que permeten iniciar el tractament precoçment i prolongar així la esperança de vida dels pacients infectats. A més, afavoreixen la prevenció de la transmissió.
Adults
En els adults, el diagnòstic es realitza mitjançant la detecció d’anticossos específics. Per a la detecció de la infecció sol usar-se una prova ELISA. Si el resultat d’aquesta és negatiu, en general s’exclou el diagnòstic. No obstant això, si és indeterminat o positiu, es repeteix la prova.
En cas d’obtenir novament aquests últims resultats, la presència del virus es confirma mitjançant una prova de Western Blot. Això es deu al fet que, malgrat que el mètode ELISA té una sensibilitat major del 99,5%, la seua especificitat no és òptima. Si el WB detecta anticossos contra dos dels tres productes principals del genoma viral (p24, gp41 i gp120/160), el diagnòstic queda establert.
Per a confirmar la infecció quan la seroconversió és incompleta, es prefereixen les proves d’amplificació d’ARN viral, ja que donen resultats positius a partir de la segona setmana d’aquesta infecció. Aquests tests són útils especialment quan la detecció d’anticossos pot ser enganyosa, com ocorre en la infecció aguda; de fet, la PCR per a VIH sol reservar-se per a casos específics, com aquesta situació.
El període denominat «finestra» per a les proves serològiques ha disminuït, ja que les tècniques actuals són molt sensibles a l’aparició de nivells baixos d’anticossos IgM immadurs, donant resultats positius dins de les primeres quatre setmanes després de la infecció.
Pediatria
La detecció d’anticossos anti-VIH en menors de 18 mesos no és d’utilitat, ja que la IgG anti-VIH pot travessar en gran manera la placenta i romandre detectable en el plasma del nen fins a aquesta edat. Per això, és necessari l’ús d’un mètode de detecció directa, com la PCR en sang, de gran sensibilitat i especificitat.
La sang del cordó umbilical no és útil per al diagnòstic. La detecció del VIH es pot aconseguir dins de les 48 hores després del naixement en el 38% dels casos, i en les dues primeres setmanes en el 93%. En el cas de nounats de mares VIH positives, es recomana realitzar proves virològiques diagnòstiques en les següents edats: entre els 14 i els 21 dies de vida, entre el primer i el segon mes, i als 4-6 mesos, com a mínim. Quan s’obté un resultat positiu, ha de repetir-se quan siga possible l’anàlisi en una nova mostra de sang independent.
Si un xiquet o una xiqueta presenta símptomes que fan sospitar una possible infecció per VIH, o es desconeix si la mare es troba infectada, en primer lloc es recomana realitzar en tots dos una prova d’anticossos anti-VIH. En cas que el resultat siga positiu, es confirmarà al més prompte possible mitjançant proves estàndard, com el Western Blot.
Si la prova confirmatòria és positiva, ha d’obtenir-se l’anàlisi del genoma viral per PCR, davant la positivitat del qual el xiquet haurà de ser derivat a un especialista.
El tractament del VIH es basa en l’ús conjunt de tres o més medicaments per a tractar la infecció pel VIH. També se’n diu teràpia combinada, teràpia triple o teràpia antiretroviral de gran activitat (TARGA). Els fàrmacs es diuen antiretrovirals, ja que el VIH pertany a una família de virus denominada retrovirus.
Objectius de l’inici del tractament
- La reducció de la morbiditat associada al VIH i l’augment de la supervivència i esperança de vida.
- La restitució i preservació de la funció immunològica.
- La supressió prolongada de la càrrega viral plasmàtica.
- La prevenció de la transmissió.
Els fàrmacs antiretrovirals actuals no tenen la capacitat d’erradicar la infecció, ja que hi ha cèl·lules T CD4+ latents que actuen com reservori viral i romanen infectades, encara amb la supressió prolongada de la virèmia. No obstant això, amb els tractaments actuals, les persones amb VIH tenen una qualitat i esperança de vida similar a la de les persones que no tenen el virus.
INDETECTABLE = INTRANSMISSIBLE
Un dels últims grans avanços dels tractaments del VIH és el I=I. Però, què vol dir?
Indetectable significa que una prova no pot detectar el virus en la sang d’una persona que viu amb el VIH. Algú que estiga indetectable durant sis mesos continus o més, estant en tractament, no transmet el virus, inclús si manté relacions sexuals sense preservatiu.
Si una persona amb VIH indetectable deixa de prendre els seus medicaments, el virus tornarà a un nivell detectable que després augmenta el risc de transmissió.
Evidència científica
Tres estudis internacionals van mostrar que no va haver-hi transmissions del VIH entre parelles d’estatus mixt quan una parella VIH positiva era indetectable durant sis mesos o més. Això va incloure a més de 75,000 actes sexuals sense condons reportats entre parelles gais i heterosexuals d’estatus mixt. Aquests estudis són: HPTN 052, PARTNER i Opposites Attract. Fins avui a nivell mundial no s’han presentat reportis verificats d’algú que adquireixi el VIH d’una parella indetectable.
La profilaxi pre-exposició (PrEP) al VIH és la utilització de fàrmacs antiretrovirals (Tenofovir disoproxilo fumarato 300 mg + Emtricitabina 200 mg) per a prevenir la infecció pel VIH. Està indicada en aquelles persones amb major risc d’adquirir la infecció pel VIH i preveu eficaçment la infecció quan se segueix correctament la prescripció mèdica.
Des de l’1 de novembre de 2019 la profilaxisis pre-exposició (PrEP) es finança dins del Sistema Nacional de Salut (SNS).
Consulta el «Manual per a la implementació del programa de Profilaxi Pre-exposició al VIH a Espanya» per a conéixer tot sobre la PrEP.
La profilaxi post-exposició (PPE) es considera una mesura de prevenció secundària per a previndre el VIH quan la prevenció primària ha fallat (no use del preservatiu, trencament o lliscament del mateix), i està indicada únicament per a persones amb una exposició de risc per al VIH esporàdica i ocasional i per a profesionals sanitaris.
El subministrament de la PPE al nostre país està protocol·litzat pel Ministeri de Sanitat, Serveis Socials i Igualtat (MSSSI). El tractament consisteix en el subministrament de fàrmacs antiretrovirals a una persona que no està infectada després d’haver tingut un contacte en el qual puga haver-hi hagut un risc apreciable de transmissió del VIH. El protocol del Ministeri assenyala que és necessari actuar preferentment en les primeres 6 hores després de l’exposició i mai després de les 48-72 hores, quan els fàrmacs ja no tindrien eficàcia per a previndre la infecció. El tractament ha de mantindre’s durant un període de quatre setmanes.
Què és l’hepatitis?
L’hepatitis és una inflamació del fetge causada generalment per una infecció vírica. Es coneixen cinc tipus principals de virus de l’hepatitis, designats com A, B, C, D i E. Aquests són els que major preocupació generen a causa de la gran morbiditat i mortalitat que comporten i al seu potencial per a causar brots i propagar-se de manera epidèmica. En particular, els tipus B i C donen lloc a una afecció crònica en centenars de milions de persones i són en conjunt la causa més comuna de cirrosi i càncer hepàtics.
L’hepatitis A i E són causades generalment per la ingestió d’aigua o aliments contaminats. Les hepatitis B, C i D es produeixen d’ordinari pel contacte amb humors corporals infectats. Són formes comunes de transmissió d’aquests últims la transfusió de sang o productes sanguinis contaminats, els procediments mèdics invasius en què s’usa equip contaminat i, en el cas de l’hepatitis B, la transmissió de la mare al xiquet/a en el part o d’un membre de la família al xiquet/a, i també el contacte sexual.
Encara que a vegades és asimptomàtica o s’acompanya de pocs símptomes, la infecció aguda pot manifestar-se en forma d’icterícia (coloració groguenca de la pell i els ulls), orina fosca, cansament intens, nàusees, vòmits i dolor abdominal.
i l’Hepatitis C?
L’hepatitis C és una malaltia del fetge causada pel virus del mateix nom; aquest virus pot causar una infecció, tant aguda com crònica, la gravetat de la qual varia entre una malaltia lleu que dura algunes setmanes, i una malaltia greu per a tota la vida.
El virus de l’hepatitis C es transmet a través de la sang, i les causes d’infecció més comunes són les pràctiques d’injecció poc segures, l’esterilització inapropiada d’equip mèdic en alguns entorns d’atenció sanitària i la transfusió de sang i productes sanguinis sense analitzar.
A tot el món hi ha entre 130 i 150 milions de persones infectades amb el virus de l’hepatitis C
- Un número considerable d’aquestes persones amb infecció crònica desenvoluparan cirrosi o càncer de fetge.
- Aproximadament 500.000 persones moren anualment per malalties hepàtiques relacionades amb l’hepatitis C.1
- Els antivírics poden curar aproximadament el 90% dels casos d’infecció pel virus de l’hepatitis C, la qual cosa redueix el risc de mort per càncer de fetge i cirrosi, però l’accés al diagnòstic i tractament és limitat.
- En l’actualitat no existeix cap vacuna contra l’hepatitis C, però la recerca en aquesta esfera continua.
El virus de l’hepatitis C (VHC) causa infecció aguda i crònica. En general, la infecció aguda és asimptomàtica i molt rarament s’associa a una malaltia potencialment mortal. Aproximadament un 15-45% de les persones infectades elimina el virus espontàniament en un termini de sis mesos, sense necessitat de cap tractament.
El restant 55-85% de les persones desenvoluparà la infecció crònica. D’aquestes persones, el 15-30% correrà el risc de cirrosi hepàtica en un termini de vint anys.
Diagnòstic
Atès que la infecció aguda amb el VHC és generalment asimptomàtica, el seu diagnòstic precoç és molt infreqüent. En les persones que desenvolupen una infecció crònica pel VHC, aquesta pot moltes vegades romandre sense diagnòstic perquè es manté asimptomàtica fins a dècades després, quan els símptomes produeixen un mal hepàtic de secundari a greu.
La infecció amb el VHC es diagnostica en dues etapes:
- La detecció d’anticossos anti-VHC mitjançant un examen serològic revela que la persona està infectada amb el virus.
- Si l’examen és positiu, s’ha de realitzar una prova d’ARB del VHC per a confirmar la infecció crònica, atés que entre el 15 i el 45% de les persones infectades amb el VHC eliminen espontàniament la infecció mitjançant una resposta immunitària forta, sense necessitat de tractament. Encara que ja no estiguen infectades, les anàlisis serològiques d’aquestes persones revelaran la presència d’anticossos anti-VHC.
Una vegada que s’haja diagnosticat l’hepatitis C crònica a un pacient s’haurà d’avaluar el grau de mal hepàtic (fibrosi o cirrosi). Això pot fer-se per biòpsia hepàtica o per diverses proves no invasives. A més, s’hauria de realitzar una prova de laboratori per a identificar el genotip del cep d’hepatitis C d’aquestes persones. Hi ha sis genotips del VHC que responen de manera diferent al tractament. D’altra banda, una persona podria estar infectada amb més d’un genotip. El grau de mal hepàtic i el genotip viral s’utilitzen per a determinar l’orientació del tractament i la gestió de la malaltia.
Fer-se les proves!
El diagnòstic precoç pot prevenir problemes de salut derivats de la infecció, i també la transmissió del virus. L’OMS recomana l’examen de les persones que puguin córrer un alt risc d’infecció. Els grups de població més exposats al risc d’infecció amb el VHC són:
- Els consumidors de drogues injectables.
- Els receptors de productes sanguinis infectats, i els pacients sotmesos a intervencions invasives en centres sanitaris les pràctiques de control dels quals de la infecció són inapropiades.
- Xiquets i xiquetes nascuts de mares infectades amb el VHC.
- Persones les parelles sexuals de les quals estan infectades amb el VHC.
- Persones infectades amb el VIH.
- Reclusos o persones que han estat en la presó en el passat.
- Persones que han utilitzat medicaments per via intranasal.
- Persones que hagen tingut tatuatges o perforacions ornamentals (pírcings).
Tractament
L’hepatitis C no sempre requereix tractament, perquè en algunes persones la resposta immunitària eliminarà la infecció espontàniament i algunes persones amb infecció crònica no arriben a presentar mal hepàtic. Quan el tractament és necessari, l’objectiu és la curació. La taxa de curació depèn d’alguns factors com ara el cep del virus i el tipus de tractament que es dispensa.
Quan el tractament és necessari, l’objectiu és la curació
La norma d’atenció per a l’hepatitis C està canviant ràpidament. Fins fa poc, el tractament de l’hepatitis C es basava en un tractament amb interferó i ribavirina que exigia injeccions setmanals durant quaranta-vuit setmanes i curava aproximadament a la meitat dels pacients, però provocava reaccions adverses freqüents i en ocasions potencialment mortals.
Últimament s’han elaborat nous medicaments antivirals, denominats agents antivirals directes (AAD), que són molt més eficaços i assegurances i estan més ben tolerats que els tractaments antics. Un tractament amb AAD pot curar a la majoria de les persones infectades pel VHC i és més breu (normalment dotze setmanes) i segur. Encara que els costos de producció d’aquests agents antivírics són baixos, els preus inicialment fixats pels fabricants són molt elevats i, probablement, dificultaran l’accés, fins i tot en països d’ingressos alts.
Prevenció
Primària
No hi ha vacunes per a prevenir la infecció amb el VHC, i per tant la prevenció consisteix a reduir el risc d’exposició al virus en entorns d’atenció sanitària, en els grups de població d’alt risc, per exemple, les persones que consumeixen drogues injectables i en els contactes sexuals. A continuació s’enumeren alguns exemples d’intervencions de prevenció primària recomanades per l’OMS:
- Higiene de les mans.
- Manipulació i eliminació segura d’objectes afilats i deixalles.
- Prestació de serveis integrals de reducció de danys als consumidors de drogues injectables.
- Anàlisi de la sang donada per a la detecció d’hepatitis B i C (així com VIH i sífilis).
- Capacitació del personal sanitari.
- Promoció de l’ús correcte i sistemàtic de preservatius.
Secundària
Per a les persones infectades pel virus de l’hepatitis C l’OMS recomana:
- Informació i assessorament sobre opcions d’atenció i tractament.
- Immunització amb les vacunes contra les hepatitis A i B per a prevenir la coinfecció d’aquests virus d’hepatitis i protegir el fetge.
- Tractament mèdic primerenc i adequat, inclosa, si escau, la teràpia antivírica.
- Seguiment periòdic per al diagnòstic precoç de la malaltia hepàtica crònica.





